O Prof. Dr. Ivo Pitanguy comenta: : a não ser que o diabetes esteja descontrolado ou que o paciente apresente um problema grave de saúde, não há contra-indicação para a cirurgia plastica.
A cicatrização também não é problema, se a taxa de glicemia estiver bem equilibrada.
Seguindo essas precauções, pessoas com diabetes tipo 1 ou 2 podem fazer qualquer tipo de cirurgia plástica, com resultados tão bons como costuma ocorrer com quem não tem diabetes.
quinta-feira, 19 de agosto de 2010
Diabetes em mulher influencia a vida sexual?
São vários os fatores que parecem influenciar na sexualidade da mulher diabética. Muitos estudos demonstram claramente esta associação no homem, desde a alteração da libido até a disfunção erétil. Nas mulheres, a disfunção sexual ocasionada pelo diabetes não está totalmente esclarecida; alguns estudos relacionam também a doença com alterações do desejo sexual e excitação.
Podemos citar a interferência biológica do diabetes relacionada à idade, estado de saúde geral, presença de algumas doenças associadas, como vulvo vaginite por cândida, e alterações importantes dos níveis de açúcar no sangue, que interferem negativamente na sexualidade, levando a quadros dolorosos, mal-estar e fadiga.
Os fatores psicológicos têm ligação principalmente com o humor, auto-estima e ansiedade em relação à doença. Muitas mulheres sentem-se ansiosas no que diz respeito à contracepção segura e eficaz, às vezes por receio próprio ou mesmo do médico não fazem uso de métodos contraceptivos seguros e confortáveis, vivendo sob constante medo de uma gravidez, e até mesmo modificando toda sua forma de relacionar-se sexualmente.
O uso de diversos fármacos, em geral, como aqueles utilizados para o tratamento arterial, e algumas outras doenças associadas ao diabetes também podem influenciar negativamente na sexualidade.
Para ter uma vida saudável, o diabético deve manter os níveis glicêmicos controlados, pois quanto mais próximo do normal a glicose se mantiver ao longo da vida, mais o diabético estará adiando as complicações.
É muito importante uma vida salutar, atividade física compatível com sua condição e ao mesmo tempo que lhe traga prazer. Deve-se evitar, a todo custo, uma vida sedentária.
Devemos tratar as complicações relacionadas ao diabetes, como as já mencionadas anteriormente, proporcionando uma melhor condição de saúde. É importante ter em mente o reconhecimento da doença, a estabilidade emocional, e procurar atender a seus desejos perante os limites impostos pela realidade da vida, a que estão sujeitos todos os seres humanos.
 Por fim, cito Freud, o pai da psicanálise, quando descreve os limites da vida: ''A fragilidade do corpo, as forças dominantes do mundo externo e a inadequação de seus relacionamentos são as principais causas de infelicidade e dor para todo ser humano''. Portanto, o diabético deve procurar se adaptar às condições que a doença muitas vezes lhe impõe.
Por fim, cito Freud, o pai da psicanálise, quando descreve os limites da vida: ''A fragilidade do corpo, as forças dominantes do mundo externo e a inadequação de seus relacionamentos são as principais causas de infelicidade e dor para todo ser humano''. Portanto, o diabético deve procurar se adaptar às condições que a doença muitas vezes lhe impõe.
- Verdade: o bom controle físico e emocional propiciará ao diabético uma vida saudável e normal
Marcelo Mendonça, ginecologista
Podemos citar a interferência biológica do diabetes relacionada à idade, estado de saúde geral, presença de algumas doenças associadas, como vulvo vaginite por cândida, e alterações importantes dos níveis de açúcar no sangue, que interferem negativamente na sexualidade, levando a quadros dolorosos, mal-estar e fadiga.
Os fatores psicológicos têm ligação principalmente com o humor, auto-estima e ansiedade em relação à doença. Muitas mulheres sentem-se ansiosas no que diz respeito à contracepção segura e eficaz, às vezes por receio próprio ou mesmo do médico não fazem uso de métodos contraceptivos seguros e confortáveis, vivendo sob constante medo de uma gravidez, e até mesmo modificando toda sua forma de relacionar-se sexualmente.
O uso de diversos fármacos, em geral, como aqueles utilizados para o tratamento arterial, e algumas outras doenças associadas ao diabetes também podem influenciar negativamente na sexualidade.
Para ter uma vida saudável, o diabético deve manter os níveis glicêmicos controlados, pois quanto mais próximo do normal a glicose se mantiver ao longo da vida, mais o diabético estará adiando as complicações.
É muito importante uma vida salutar, atividade física compatível com sua condição e ao mesmo tempo que lhe traga prazer. Deve-se evitar, a todo custo, uma vida sedentária.
Devemos tratar as complicações relacionadas ao diabetes, como as já mencionadas anteriormente, proporcionando uma melhor condição de saúde. É importante ter em mente o reconhecimento da doença, a estabilidade emocional, e procurar atender a seus desejos perante os limites impostos pela realidade da vida, a que estão sujeitos todos os seres humanos.
 Por fim, cito Freud, o pai da psicanálise, quando descreve os limites da vida: ''A fragilidade do corpo, as forças dominantes do mundo externo e a inadequação de seus relacionamentos são as principais causas de infelicidade e dor para todo ser humano''. Portanto, o diabético deve procurar se adaptar às condições que a doença muitas vezes lhe impõe.
Por fim, cito Freud, o pai da psicanálise, quando descreve os limites da vida: ''A fragilidade do corpo, as forças dominantes do mundo externo e a inadequação de seus relacionamentos são as principais causas de infelicidade e dor para todo ser humano''. Portanto, o diabético deve procurar se adaptar às condições que a doença muitas vezes lhe impõe. Mitos e Verdades
- Mito: o diabético sempre terá restrições em sua vida sexual
Marcelo Mendonça, ginecologista
Respeite o limite máximo indicado nos rótulos dos adoçantes
Apesar de os riscos ainda não terem sido totalmente comprovados, é preciso cautela e moderação na hora de consumir adoçantes. Existe uma cota máxima diária aconselhada, que é calculada pela Organização Mundial de Saúde (OMS) e baseada no peso de cada pessoa (ver tabela no final desta reportagem). "O consumo indicado é de três a cinco gotas ou um sachê por copo", explica a nutricionista Cristiana Mara Cedra.
Para evitar problemas futuros, é importante prestar muita atenção à quantidade de adoçante consumido. Na conta devem entrar não apenas os adoçantes de mesa (líquidos ou em sachê), mas também produtos diet ou light que contenham essas substâncias em sua composição, como iogurtes, chocolates, bolos e especialmente refrigerantes.
"O problema ocorre justamente porque o consumidor pode ultrapassar facilmente a ingestão diária aceitável. Se uma criança (de 30kg) consumir uma lata desses refrigerantes rotulados como 'zero' ou 'diet', já excedeu o seu limite diário de ciclamato. O mesmo ocorre se um homem (70kg) consumir 2,8 latas ou se uma mulher (55kg) consumir duas latas", exemplifica a nutricionista Vanessa Kirsten, professora e coordenadora do Curso de Nutrição do Centro Universitário Franciscano (Unifra), no Rio Grande do Sul.
O melhor modo de controlar a ingestão de adoçantes é reduzir ao máximo seu consumo e o de produtos diet, preferindo sempre uma alimentação mais natural e, portanto, mais saudável. Nos situações em que isso não for possível, o mais indicado é optar por adoçantes naturais, como o stévia e a sucralose. "Eu aconselho os meus pacientes a tirarem todo o excesso de produtos químicos e aumentar o consumo de antioxidantes na alimentação", afirma Cedra.
Outro conselho útil é diversificar o uso de adoçantes. "Assim, evitam-se reações adversas decorrentes de possíveis acúmulos no organismo", diz Vanessa Kirsten.
ADOÇANTE - CARACTERÍSTICA - CONTRAINDICAÇÃO - LIMITE DIÁRIO
Sacarina - sintético e extraído de um derivado do petróleo (não calórico) - hipertensos -5 mg/kg
Ciclamato - sintético e composto à base de um derivado de petróleo (não calórico) - hipertensos -11 mg/kg
Aspartame - produzida a partir de dois aminoácidos encontrados normalmente nos alimentos (4 kcal/g) - fenilcetonúricos -40 mg/kg
Acessulfame K - sal de potássio sintético produzido a partir de um ácido da família do ácido acético (não calórico) - pessoas com deficiências renais que necessitam limitar a ingestão de potássio -15 mg/kg
Stévia - extraído da planta Stevia rebaudiana, natural do Paraguai, Brasil e Argentina (não calórico)- não existem restrições de consumo -5,5 mg/kg
Frutose - extraído de frutas e do mel (4 kcal/g) - contraindicado para quem está com excesso de triglicerídeos - não existe limite
Xilitol, Sorbitol e Manitol - álcoois de açúcar obtidos pela redução da glicose (sorbitol) e frutose (manitol) e também pela hidrogenação da xilose (xilitol) (4 kcal/g) - podem causar diarreia quando ingeridos em excesso e e aumentam a perda de minerais pelo organismo -15 mg/kg
Sucralose - derivado do açúcar que, através de processos químicos, tem três átomos de cloro substituídos por três grupos de hidrogênio-oxigênio na molécula do açúcar. - Essa troca faz com que o açúcar torne-se um adoçante artificial não metabolizado pelo corpo, por isso sem calorias não existem restrições de consumo -15 mg/kg
Fonte: Organização Mundial da Saúde (OMS)
Contraindicações
Existem grupos que precisam de cuidado redobrado na hora de escolher um adoçante. Pessoas hipertensas, por exemplo, devem evitar consumir adoçantes à base de ciclamato ou sacarina, pois ambos contêm sódio em sua composição, elemento que é responsável pelo aumento da pressão arterial.
Pessoas portadoras de fenilcetonúria (uma rara doença genética que impede o metabolismo e a eliminação do aminoácido fenilalanina e pode resultar em atraso mental e outros problemas neurológicos) não devem consumir adoçantes à base de aspartame, pois este contém a fenilalanina em sua composição. Já o adoçante acessulfame K possui potássio em sua composição, e deve ser evitado por pessoas com deficiências renais.
A ingestão de adoçantes por crianças também merece atenção especial. Isso porque, por terem peso menor, o consumo diário recomendado é bem menor do que o de um adulto, sendo preciso mais cuidado para controlar a quantidade ingerida. Além disso, não é recomendável a substituição dos açúcares por adoçantes nesta faixa etária. "Não é aconselhado que crianças utilizem produtos diet e adoçantes, exceto se elas tiverem alguma patologia específica como o diabetes. Pois estão em fase de crescimento e precisam da energia disponível em fontes de carboidratos", aponta Kirsten.
Para evitar problemas futuros, é importante prestar muita atenção à quantidade de adoçante consumido. Na conta devem entrar não apenas os adoçantes de mesa (líquidos ou em sachê), mas também produtos diet ou light que contenham essas substâncias em sua composição, como iogurtes, chocolates, bolos e especialmente refrigerantes.
"O problema ocorre justamente porque o consumidor pode ultrapassar facilmente a ingestão diária aceitável. Se uma criança (de 30kg) consumir uma lata desses refrigerantes rotulados como 'zero' ou 'diet', já excedeu o seu limite diário de ciclamato. O mesmo ocorre se um homem (70kg) consumir 2,8 latas ou se uma mulher (55kg) consumir duas latas", exemplifica a nutricionista Vanessa Kirsten, professora e coordenadora do Curso de Nutrição do Centro Universitário Franciscano (Unifra), no Rio Grande do Sul.
O melhor modo de controlar a ingestão de adoçantes é reduzir ao máximo seu consumo e o de produtos diet, preferindo sempre uma alimentação mais natural e, portanto, mais saudável. Nos situações em que isso não for possível, o mais indicado é optar por adoçantes naturais, como o stévia e a sucralose. "Eu aconselho os meus pacientes a tirarem todo o excesso de produtos químicos e aumentar o consumo de antioxidantes na alimentação", afirma Cedra.
Outro conselho útil é diversificar o uso de adoçantes. "Assim, evitam-se reações adversas decorrentes de possíveis acúmulos no organismo", diz Vanessa Kirsten.
ADOÇANTE - CARACTERÍSTICA - CONTRAINDICAÇÃO - LIMITE DIÁRIO
Sacarina - sintético e extraído de um derivado do petróleo (não calórico) - hipertensos -5 mg/kg
Ciclamato - sintético e composto à base de um derivado de petróleo (não calórico) - hipertensos -11 mg/kg
Aspartame - produzida a partir de dois aminoácidos encontrados normalmente nos alimentos (4 kcal/g) - fenilcetonúricos -40 mg/kg
Acessulfame K - sal de potássio sintético produzido a partir de um ácido da família do ácido acético (não calórico) - pessoas com deficiências renais que necessitam limitar a ingestão de potássio -15 mg/kg
Stévia - extraído da planta Stevia rebaudiana, natural do Paraguai, Brasil e Argentina (não calórico)- não existem restrições de consumo -5,5 mg/kg
Frutose - extraído de frutas e do mel (4 kcal/g) - contraindicado para quem está com excesso de triglicerídeos - não existe limite
Xilitol, Sorbitol e Manitol - álcoois de açúcar obtidos pela redução da glicose (sorbitol) e frutose (manitol) e também pela hidrogenação da xilose (xilitol) (4 kcal/g) - podem causar diarreia quando ingeridos em excesso e e aumentam a perda de minerais pelo organismo -15 mg/kg
Sucralose - derivado do açúcar que, através de processos químicos, tem três átomos de cloro substituídos por três grupos de hidrogênio-oxigênio na molécula do açúcar. - Essa troca faz com que o açúcar torne-se um adoçante artificial não metabolizado pelo corpo, por isso sem calorias não existem restrições de consumo -15 mg/kg
Fonte: Organização Mundial da Saúde (OMS)
Contraindicações
Existem grupos que precisam de cuidado redobrado na hora de escolher um adoçante. Pessoas hipertensas, por exemplo, devem evitar consumir adoçantes à base de ciclamato ou sacarina, pois ambos contêm sódio em sua composição, elemento que é responsável pelo aumento da pressão arterial.
Pessoas portadoras de fenilcetonúria (uma rara doença genética que impede o metabolismo e a eliminação do aminoácido fenilalanina e pode resultar em atraso mental e outros problemas neurológicos) não devem consumir adoçantes à base de aspartame, pois este contém a fenilalanina em sua composição. Já o adoçante acessulfame K possui potássio em sua composição, e deve ser evitado por pessoas com deficiências renais.
A ingestão de adoçantes por crianças também merece atenção especial. Isso porque, por terem peso menor, o consumo diário recomendado é bem menor do que o de um adulto, sendo preciso mais cuidado para controlar a quantidade ingerida. Além disso, não é recomendável a substituição dos açúcares por adoçantes nesta faixa etária. "Não é aconselhado que crianças utilizem produtos diet e adoçantes, exceto se elas tiverem alguma patologia específica como o diabetes. Pois estão em fase de crescimento e precisam da energia disponível em fontes de carboidratos", aponta Kirsten.
Médico acompanha diabetes via internet
Um programa do Instituto de Assistência Médica ao Servidor Público Estadual (Iamspe) ajudará pacientes diabéticos usuários de insulina a ter um melhor controle da doença e um acompanhamento médico a distância.
O projeto piloto oferecerá tratamento personalizado a 800 pessoas e permitirá que os médicos fiquem mais próximo dos pacientes, já que receberão periodicamente pela internet os resultados dos testes de glicemia realizados três vezes ao dia.
“O que estamos trazendo de novo é associar a internet ao controle mais rígido do paciente diabético, melhorando sua qualidade de vida, e tendo menos eventos de descompensação e complicações crônicas da doença como infartos, derrames cerebrais, amputações e cegueira”, afirmou o diretor do Serviço de Endocrinologia do Iamspe, Evandro Portes. Atualmente o Iamspe, que atende servidores públicos estaduais e seus dependentes, acompanha 100 mil pacientes com diabetes.
Com o monitoramento dos pacientes, o médico poderá até antecipar a consulta ou mudar o tratamento caso os exames apontem essa necessidade. Quem fizer parte do grupo chamado de Telemedicina para Diabéticos receberá todo o material necessário para fazer o exame em casa: insulina, lancetas, fitas e um glicosímetro individual para realização dos exames de glicemia em casa. Os dados ficam armazenados no glicosímetro e são invioláveis.
“A cada sete ou 15 dias o paciente transmite essas informações por meio de centrais de dados que estarão espalhadas pelo Hospital do Servidor Público Estadual na capital e em algumas cidades do interior. Esses dados vão para um outro arquivo onde serão compilados e disponibilizados para o médico via internet para que os responsáveis pelo paciente tenham acesso a essas informações e assim orientem melhor o tratamento”, explicou Portes.
Os dados armazenados no prontuário eletrônico permitem ainda que um médico de outra unidade de saúde ou familiar, mesmo fora da cidade ou do estado, tenham acesso às informações por meio de uma senha.
“Se os níveis glicêmicos estiverem fora do proposto para esse paciente ele será reorientado por um grupo de profissionais [médicos, enfermeiras, nutricionistas, assistentes sociais] que dará suporte ao paciente para ajudá-lo a resolver os problemas que estão fazendo sua glicemia aumentar. Com esse tratamento vamos ter segurança de que o paciente está com um bom controle.”
A escolha dos pacientes para o grupo atenderá critérios médicos definidos previamente que incluem a maior necessidade de um monitoramento para estabilização da doença. O paciente já deve ser atendido e receber tratamento no Iamspe. Os interessados em participar do grupo devem se inscrever para avaliação na Central de Atendimento do instituto no telefone (11) 5583 7001, de segunda a sexta, das 7h às 19h.
sexta-feira, 2 de julho de 2010
O fim da picada
Tatuagem criada por cientistas norte-americanos do MIT elimina o desconforto diário da medição dos níveis de glicose no sangue com espetadas de agulha na ponta dos dedos. Diabéticos e médicos recebem a notícia com otimismo
Do Correio Braziliense
Brasília - Pesquisadores do Instituto de Tecnologia de Massachussets (MIT) desenvolveram uma nova técnica para medir a quantidade de glicose no sangue de pessoas que sofrem de diabetes, sem agulhas. Michael Strano e Paul Barone criaram uma pequena tatuagem de nanopartículas que é desenhada na pele dos pacientes, por exemplo no braço (ver arte). A tinta desta gravura é formada por nanotubos de carbono e quando ela entra em contato com a glicose se torna fluorescente e pode ser traduzida por um aparelho similar a um relógio de pulso.
Com uma luz infravermelha, o leitor escaneia o desenho e, pela variação da bioluminescência, revela no leitor ótico a quantidade proporcional de glicose no sangue do paciente. A tatuagem é discreta, pode ser confundida com um sinal na pele e o próprio paciente poderá fazer por meio de um pequeno aparelho que injeta a nanotinta na epiderme por pressão e sem dor. Já que a epiderme se renova a cada sete dias, aproximadamente, também a marcação deve ser refeita a cada semana.
A medição pode ser verificada quantas vezes forem necessárias, já que a nanotinta não sofre desgaste por excesso de exposição à luz infravermelha. De acordo com a Organização Mundial de Saúde, mais de 220 milhões de pessoas no mundo sofrem de diabetes e têm que monitorar a quantidade de glicose no sangue porque o corpo delas não produz insulina suficiente para quebrar essas partículas ou porque a insulina produzida não consegue mais exercer essa função. A Sociedade Brasileira de Diabetes considera valores a cima de 126 mg em jejum como hiperglicemia e suspeita de diabetes; e acima de 200 mg, em qualquer situação, como hiperglicemia e quadro de diabetes.
Primeiros sinais - Os sintomas da hiperglicemia são sede, cansaço, pele seca, dor de cabeça que pode evoluir para náuseas e vômitos, sonolência, dificuldade respiratória e hálito de maçã. No entanto, pessoas com diabetes podem estar com hiperglicemia e não apresentar nenhum dos sintomas. Saulo Cavalcanti, presidente da Sociedade Brasileirade Diabetes, alerta para os perigos da hiperglicemia. "É preciso ficar atento, pois quando o nível de glicose no sangue alcança 180mg podem ocorrer lesões no endotélio que podem evoluir para o rompimeto das artérias, causando derrames, cegueira e até infarto", alerta Cavalcanti. E completa: "Infelizmente, a maioria dos pacientes só percebe a hiperglicemia quando ela chega a esse extremo."
Ainda de acordo com Cavalcanti, a quantidade de medições diárias depende do tipo e da gravidade do diabetes. O analista de segurança da informação, Diogo Corteletti, 27 anos, é diabético tipo 1, dependente de insulina e faz o monitoramento duas vezes ao dia: "Sempre uma vez pela manhã, quando acordo, e outra no fim da tarde", comenta. Já a estudante de psicologia Andressa Queiroz Fernandes, 20 anos, que também é diabética tipo 1, faz o monitoramento sete vezes ao dia, antes de todas as refeições. "Tenho que fazer o que o meu pâncreas não faz. Verifico a contagem de açúcar no sangue, faço a contagem dos carboidratos do queeu vou comer e calculo a quantidade de insulina que preciso para a digestão", conta. "Diabetes é um problema de dimensão global mas, apesar de décadas de avanços da engenharia, os métodos de medição de glicose no sangue ainda são quase primitivos", comenta Strano, um dos autores da pesquisa.
Economia - Cavalcanti acredita que o melhor benefício deste novo método é a economia com gastos com as glucofitas e as agulhas. Cada glucofita custa em média R$ 1,80; a agulha sai por R$ 0,55 e pode ser utilizada por até cinco vezes; já o aparelho que perfura o dedo, semelhante a uma caneta, tem preço variável a partir de R$ 50, dependendo do modelo, e dura até 10 anos. Andressa gasta cerca de R$ 95 por semana para monitorar sua diabetes, apenas com glucofitas e agulhas. É um custo total de R$ 370 por mês, R$ 4.450 por ano. O método da tatuagem dispensa o uso das fitas e agulhas, mas como está em fase de testes pelo laboratório americano Draper, ainda não tem previsão de comercialização e preço.
A forma mais comum demonitoramento da glicose utilizada pelos diabéticos consiste em furar o dedo com uma minúscula agulha para coletar uma gota de sangue. A gota é colocada em uma fita reagente responsável pela medição da glicose, chamada glucofita.
Andressa diz que, apesar de a dor da picada ser mínima, o procedimento atrapalha o dia a dia. "Tenho que pegar o kit, furar o dedo, preparar a fita, aguardar o resultado e depois fazer a contagem de carboidratos. Isso leva tempo. Com o leitor e a tatuagem, além do tempo que iria ganhar, diminuiria o incômodo; além disso, ficaria mais tranquila podendo monitorar com mais frequência o nível do açúcar", acrescenta. Diogo se incomoda mais com as picadas do monitoramento e espera que o novo método da tatuagem dê certo: "Só de não ter que furar meus dedos todos os dias já seria um alívio, é bem melhor".
Energia luminosa
Bioluminescência é a emissão de luz por organismos vivos como resultado de uma reação onde energia química é transformada em luminosa. Este efeito é possível em diversos grupos de organismos, desde
os metabolicamente mais simples, como bactérias, até insetos. É o que acontece com os vagalumes, que brilham e apagam quando uma proteína chamada luciferina é oxidada por uma enzima denominada luciferase e ocorre liberação de energia luminosa.
sábado, 12 de junho de 2010
Os desafios para emagrecer o paciente diabético
Além da hereditariedade, não há um fator de risco mais importante para uma pessoa se tornar diabética do que a obesidade.
Ou seja, pior do que ser obeso, só mesmo ter pai ou mãe diabéticos. Quando, além de ter pais diabéticos, também somos obesos, o nosso destino está traçado: seremos diabéticos um dia.
E isto acontecerá mais cedo, quando o nosso peso corporal está acima das indicações médicas. Será que essa pessoa hipotética, obesa e com pais diabéticos, tem alguma chance de não se tornar diabética? Claro que tem. Suas chances estão intimamente ligadas às mudanças no estilo de vida: mudança do padrão alimentar, perda de peso e prática de exercícios físicos.
A medida que engordamos, passamos por alterações na ação da insulina, com perda progressiva da eficácia desse hormônio e nos tornamos progressivamente predispostos ao diabetes. Felizmente, o inverso também ocorre: uma vez diabéticos e com excesso de peso, à medida em que perdemos peso, passamos por recuperação metabólica, com melhora progressiva na eficácia da insulina, podendo inclusive levar à normalização das taxas do açúcar do sangue. Isso equivale dizer que quando um diabético obeso perde peso, ele se torna progressivamente “menos diabético”, chegando a desaparecer as alterações bioquímicas características da doença.
Um dos grandes entraves ao tratamento da obesidade do paciente diabético tipo 2 ou não insulino dependente é o fato dele ter níveis elevados de insulina no sangue. A insulina, por ser um hormônio que sempre propicia o estoque das calorias em detrimento da queima, facilita o ganho de peso e dificulta a perda de peso. Isso ocorre mesmo antes de aparecer o diabetes, em um paciente predisposto, uma vez que ele já apresenta elevados níveis de insulina no sangue, apesar da glicose ainda ser normal, revelando o grande esforço do pâncreas em evitar o diabetes.
Em todos esses casos, temos um paciente com sobrepeso ou obesidade com grande dificuldade de perder peso, apesar da dieta.Para esses casos, já dispomos de medicamentos que reduzem a resistência insulínica, fazendo com que doses bem menores do hormônio possam causar o mesmo efeito no controle dos níveis de glicose, facilitando assim a vida dos pacientes.
Esses medicamentos não levam à perda de peso por si só, eles simplesmente diminuem os entraves à perda de peso, no caso, os altos níveis de insulina.Outro fator que dificulta a perda de peso entre os diabéticos tipo 2 é a necessidade que muitos têm de usar insulina durante a evolução da doença. Isso ocorre porque na evolução do diabetes tipo 2, ele também passa a produzir menos insulina.
Esses pacientes geralmente engordam muito, quando incorporam a insulina ao tratamento e têm uma maior dificuldade para perder peso. A saída nesse caso é utilizar a menor dose possível de insulina para atingir a normoglicemia. Para isso, a dieta deve ser rigorosamente titulada, pois quanto maior a quantidade de alimentos ingerida, maior a dose de insulina requerida.A maior parte dos antigos medicamentos orais utilizados para o tratamento do diabetes e as insulinas propiciam o ganho de peso. Felizmente, temos visto a entrada no mercado de novos medicamentos para o tratamento do diabetes, com propostas de não interferirem no ganho de peso ou até mesmo propiciarem a perda de peso desses pacientes. Logo, temos presenciado uma grande evolução da farmacologia antidiabética, no sentido de facilitar a importante tarefa de emagrecer esses pacientes.
Mudanças no cardápio
O formato do cardápio para emagrecer o paciente diabético é o mesmo daquele que fazemos para outro paciente não diabético com o mesmo peso, idade e atividade física. Esse cardápio deve ser balanceado, ou seja, nada de cortar carboidratos, nada de retirar alimentos porque o grupo sangüíneo é A ou B, nada de listas enormes de suplementos vitamínicos que de nada adiantam e podem até ser deletérios.
O que importa para emagrecer é a adoção de uma dieta com valor calórico menor do que os gastos calóricos diários deste paciente.Além disso, a dieta deve respeitar as necessidades nutricionais do paciente, para que seja possível emagrecer sem que ocorra a desnutrição. Finalmente, após a perda de peso, o que importa para manter o peso de alguém, é que essa dieta respeite o perfil e o estilo de vida de cada um e não seja “tão fora do comum” que inviabilize sua continuidade.Parece simples, mas não é.
Não é para as pessoas em geral, bem como também não é para o paciente diabético. Há que se ter muita motivação, bom humor e carinho consigo mesmo. E no caso dos pacientes diabéticos, eles têm um estímulo a mais: o conhecimento de que a perda de peso pode facilitar em todos os aspectos o tratamento da doença, reduzindo a dose dos medicamentos orais ou da insulina e as possibilidades de complicações cardiovasculares, a grande causa de morte entre eles.
É importante oferecer aos pacientes diabéticos esta informação, de que emagrecendo eles se tornam menos diabéticos e para alguns deles, principalmente os de início recente e com pequenas alterações glicêmicas, a perda de peso pode inclusive fazer desaparecer qualquer evidência bioquímica da doença, fazendo retroceder o processo patológico em andamento.
SERVIÇO: * Dra. Ellen Simone Paiva - Médica Especializada em Endocrinologia e Nutrologia e diretora clínica do CITEN - Centro Integrado de Terapia Nutricional - Rua Vergueiro, 2564 - Conjuntos 63 e 64 - Vila Mariana - São Paulo - CEP: 04102-000 - Telefone: (11) 5579 1561/5904 3273 - www.citen.com.br
FONTE: www.portaldiabetes.com.br/
Postado por
ADABETES - associação dos Diabéticos de Alagoas E-mail: adabetes@hotmail.com
às
14:09
Um comentário:

Marcadores:
emagrecer
Como tratar a obesidade infantil
A obesidade é uma doença caracterizada por aumento da gordura corporal, que pode levar a várias outras patologias e até à morte. Uma criança obesa tem, até os dois anos de idade, 50% de chance de se transformar em um adulto obeso, aumentando esta proporção à medida que cresce. É o que alerta Mauro Scharf, endocrinologista do Lavoisier Medicina Diagnóstica/ DASA.
Um recente parecer da Força Tarefa de Serviços Preventivos dos Estados Unidos (USPSTF) recomenda que crianças obesas com 6 anos a 18 anos sejam encaminhadas para um tratamento considerado mais intenso para melhorar o peso, com prazo estimado de resultado em até um ano. Os programas analisados com 1.258 crianças e adolescentes norte-americanos incorporaram aconselhamento e outras intervenções, além da já tradicional dieta alimentar e da atividade física orientada. "As intervenções incluíram técnicas de gerenciamento comportamental para ajudar na mudança. No caso das crianças mais jovens, os pais foram envolvidos como um componente. Mas não se sabe ainda se estes resultados podem ser aplicados às crianças que estão com sobrepeso, mas não obesos", afrima Scharf.
O especialista explica que os pesquisadores dos Estados Unidos usaram diferentes programas. As intervenções foram consideradas completas quando foram incluídos elementos como: programas estruturados de dieta saudável e de atividade física, técnicas de automonitoramento e de controle de estímulos, análise dos riscos clínicos e comportamentais para a obesidade, aconselhamento comportamental, fornecimento de um plano de gestão de peso, medicamentos e intervenção de uma equipe multidisciplinar especializada em obesidade infantil.
O programa também contou com uma avaliação clínica do cálculo do Índice de Massa Corporal (IMC). O IMC consiste na divisão do peso (em quilogramas) pelo quadrado da altura (em metros). Por exemplo: em uma pessoa com 90 kg e 1,70 m o IMC será: 90 / 1,70 x 1,70 = 32,1. Pessoas com IMC entre 20 e 24,9 têm peso normal; entre 25 e 29,9 têm sobrepeso e com 30 ou mais são obesas.
Scharf afirma que o tratamento da obesidade somente deverá ser realizado sob orientação médica. Após o diagnóstico diferencial, este poderá estabelecer um programa de reeducação alimentar, com a adequação tanto da quantidade como da qualidade dos alimentos ingeridos. "É importante lembrar que, em 99% dos casos, a obesidade infantil não está ligada a disfunções hormonais, como a maioria dos pais pensa", afirma. A prática de exercícios físicos, também sob indicação e supervisão médica, visa aumentar a massa muscular e o gasto de calorias, favorecendo o emagrecimento. O tratamento com medicações, tanto as que auxiliam na diminuição da ingestão de calorias, como as que diminuem a absorção das gorduras no intestino, poderá ser prescrito pelo médico em casos selecionados.
Nos Estados Unidos, de 12% a 18% das crianças e dos adolescentes de 2 a 19 anos são obesos, percentual este definido com base na idade, IMC e sexo. De acordo com o USPSTF, a prevalência de obesidade varia com a idade e é mais provável a ser maior em crianças mais velhas, nos meninos e em minorias raciais e étnicas.
Scharf lembra que crianças e adolescentes obesos têm um maior risco de ter diabetes tipo 2, asma, alterações cardiovasculares, hipertensão arterial, alterações das gorduras do sangue, doenças reumatológicas e ortopédicas, e doença coronariana, que predispõe ao infarto. "Isso sem falar nos problemas de saúde mental e psicológica, como depressão e baixa auto-estima, se comparadas com crianças não obesas", reforça o especialista.
Fonte: http://www.comunidadediabetes.com.br
Tontura pode ser alerta para diabetes, hipertensão ou arteriosclerose
Sintoma típico de labirintite, a sensação de tontura deve ser bem investigada, pois muitas vezes é um alerta para outras doenças, como diabetes, hipertensão arterial e arteriosclerose.
De acordo com Marco Aurélio Bottino, chefe da otoneurologia do Hospital das Clínicas da Faculdade de Medicina da USP, ligado à Secretaria de Estado da Saúde, cerca de 450 pacientes são encaminhados, mensalmente, para a otoneurologia do HC, setor que trata a audição e o equilíbrio.
"São pessoas com sintomas de tontura. Entretanto, em mais de 50% dos casos a causa dos transtornos ocorre por disfunções metabólicas, como diabetes, e vasculares, como hipertensão", informa o especialista.
No HC, inicialmente é feita uma série de testes, que são chamados de otoneurológicos, para diagnosticar se o problema é no labirinto e o que o provoca. Além das causas mais frequentes, como alteração de açúcar no sangue e pressão arterial elevada, existem outros problemas que podem originar a tontura. Enxaquecas, tumores, labirintopatias (como excesso de líquido em uma parte do labirinto), má-formação do labirinto e até problemas psicológicos podem ser algumas das razões.
Apesar de ser comum em idosos, a tontura pode atingir todas as idades e os sintomas são variados. "Os sinais mais característicos são sensação de que a cabeça está rodando, zumbidos, náuseas, vômitos e queda da audição", diz o médico.
Bottino alerta que, se as pessoas estiverem com um desses sintomas, é necessário procurar um médico. Quando diagnosticada a labirintite, a terapêutica varia de acordo com a causa. "Remédios para melhorar problemas do labirinto e da circulação sanguínea, intervenções cirúrgicas no caso de tumores no órgão, e exercícios físicos são alguns dos tratamentos", explica.
O otoneurologista também ressalta que uma reeducação calórica na alimentação pode melhorar os sintomas e até prevenir futuros problemas no labirinto.
O médico lembra ainda que muitas pessoas se referem à labirintite como tontura. "O nome correto é labirintopatia, ou seja, são doenças típicas do labirinto e que nem sempre a tontura vai estar relacionada com esses problemas", completa.
Fonte: http://www.estadao.com.br/
Cientistas desenvolvem "tatuagem" para portadores de diabetes medirem glicose
A famosa picadinha no dedo, que as pessoas com diabetes precisam fazer todos os dias para medir o nível de glicose no sangue, pode ficar para trás no futuro.
Cientistas do MIT (Instituto de Tecnologia de Massachusetts), nos Estados Unidos, estão desenvolvendo um novo tipo de medidor de glicose que não apenas elimina a picada do dedo como também fornece resultados mais precisos.
O novo método consiste na aplicação, embaixo da pele, de uma "tatuagem" de nanopartículas: uma espécie de tinta que contém partículas capazes de detectar a glicose no sangue.
Para saber o nível da glicose, o paciente precisa usar um aparelho parecido a um relógio de pulso em cima da "tatuagem".
Esse leitor recebe a informação coletada pelas nanopartículas e emite luzes infravermelhas que indicam a taxa de glicose sanguínea.
Paul Barone, pesquisador do Departamento de Engenharia Química do MIT, afirma que os pesquisadores ainda estão trabalhando para melhorar a precisão do sistema, que promete ser mais exato do que os atuais medidores.
- O diabetes é um problema enorme, de âmbito mundial. Mas, apesar de décadas de avanços de engenharia, a nossa capacidade de medir com precisão a glicose no corpo humano continua a ser bastante primitiva.
Quando chega ao mercado?
Apesar do anúncio dos cientistas, Barone afirma que o novo método está muito longe de ser usado por humanos. Ele ainda sequer foi testado em animais, o que o cientista diz ser fundamental para determinar o valor da descoberta.
- Não dá pra saber o quanto isso será bom até você testar em alguém e verificar a força do sinal emitido.
Até lá, os portadores de diabetes que precisam medir a glicose no sangue continuarão utilizando os atuais aparelhos.
FONTE: Fonte: http://noticias.r7.com
Cientistas do MIT (Instituto de Tecnologia de Massachusetts), nos Estados Unidos, estão desenvolvendo um novo tipo de medidor de glicose que não apenas elimina a picada do dedo como também fornece resultados mais precisos.
O novo método consiste na aplicação, embaixo da pele, de uma "tatuagem" de nanopartículas: uma espécie de tinta que contém partículas capazes de detectar a glicose no sangue.
Para saber o nível da glicose, o paciente precisa usar um aparelho parecido a um relógio de pulso em cima da "tatuagem".
Esse leitor recebe a informação coletada pelas nanopartículas e emite luzes infravermelhas que indicam a taxa de glicose sanguínea.
Paul Barone, pesquisador do Departamento de Engenharia Química do MIT, afirma que os pesquisadores ainda estão trabalhando para melhorar a precisão do sistema, que promete ser mais exato do que os atuais medidores.
- O diabetes é um problema enorme, de âmbito mundial. Mas, apesar de décadas de avanços de engenharia, a nossa capacidade de medir com precisão a glicose no corpo humano continua a ser bastante primitiva.
Quando chega ao mercado?
Apesar do anúncio dos cientistas, Barone afirma que o novo método está muito longe de ser usado por humanos. Ele ainda sequer foi testado em animais, o que o cientista diz ser fundamental para determinar o valor da descoberta.
- Não dá pra saber o quanto isso será bom até você testar em alguém e verificar a força do sinal emitido.
Até lá, os portadores de diabetes que precisam medir a glicose no sangue continuarão utilizando os atuais aparelhos.
FONTE: Fonte: http://noticias.r7.com
quinta-feira, 13 de maio de 2010
quarta-feira, 12 de maio de 2010
Informação dribla medos e resistência à insulina
Entrevista com Augusto Pimazoni Neto, do Hospital do Rim e Hipertensão
Estar bem informado sobre o comportamento de sua glicemia e acompanhar os efeitos positivos ou negativos do tratamento é o melhor caminho para o paciente perceber a importância de aderir ao tratamento recomendado pelo médico e pela equipe de saúde. A constatação é do médico Augusto Pimazoni Netto, coordenador do Grupo de Educação e Controle do Diabetes (GECD) do Hospital do Rim e Hipertensão da Unifesp (Universidade Federal de São Paulo) e foi constatada por recente pesquisa sobre aderência ao tratamento publicada na edição de abril da revista norte-americana Diabetes Care.
Segundo Pimazoni, quando o paciente com diabetes tipo 2 recebe orientação para iniciar o uso de insulina a reação costuma ser negativa, porque sua experiência pessoal aponta erradamente que a insulina é indicada para quem está em situação grave de saúde. "Ele sempre conhece alguém que começou a tomar insulina e logo teve problemas de rins, cegueira ou morreu e não sabe que isso ocorre porque houve demora despropositada para que essa pessoa começasse a se insulinizar", afirma o coordenador do GECD.
Ele acrescenta que a insulina deve ser indicada quando o paciente não consegue obter bom controle da glicemia, justamente para evitar a ocorrência de complicações. Quando começa a acompanhar semanalmente a melhora observada em sua glicemia com o uso da insulina, o paciente percebe que o tratamento está sendo benéfico e muda de opinião, o que garante, na maioria dos casos, que ele mantenha o tratamento indicado.
O estudo norte-americano mostrou que diabéticos tipo 2 muitas vezes apresentam o que os pesquisadores chamaram de resistência psicológica à insulina: os pacientes não aderem ao tratamento por medo de desenvolver complicações, de agulhas ou seringas, de ter hipoglicemias ou por planejarem obter melhor controle apenas modificando hábitos de vida. Muitos pacientes afirmaram não receber orientação adequada da equipe de saúde e esclarecimentos suficientes sobre os benefícios da insulina.
"Quando se mostra ao paciente dados que comprovam que sua glicemia não está melhorando com o tratamento tradicional e que há melhora importante com o uso da insulina ele tem maior disposição para aderir ao tratamento", afirma Pimazoni.
Fonte: www.diabetesnoscuidamos.com.br
Fonte: www.diabetesnoscuidamos.com.br
domingo, 9 de maio de 2010
Do blog "Minha filha Diabetica" : Sobre a frequência de aplicação de insulina
No começo do tratamento da Vittoria, eu e minha mãe achavamos o máximo ela tomar insulina só de manhã e passar o dia na faixa do 70mg/dl. Até ela começar a variar de 50mg/dl pra 350mg/dl todo santo dia. Até ela passar dias na faixa dos 200mg/dl. E o pior, os médicos da época nada fazerem pra mudar isso.
Uma das coisas com relação ao tratamento de crianças diabéticas que causa confusão é: A TAL DA CONTAGEM DE CARBOIDRATOS e a quantidade de insulina e de aplicações por dia.
Os dois primeiros médicos que consultei, nem comentaram sobre o assunto. NADA. ZERO. Me mandaram tirar todo o açúcar da dieta da Vittoria. TODO O AÇUCAR, tá. Minha sorte, foi que na mesma semana, fiz uma entrevista com uma nutricionista da ADJ, que me explicou BEEEEM melhor a questão da alimentação. E eu confiei nela. Mais que nos médicos. Porque eu acho SIM, que uma instituição, cheia de voluntários, que não lucra nada, está muito mais preocupada com a sua saúde do que alguns médicos que cobram 500,00 a consulta.
Eu só fui fazer a contagem de carboidratos depois de 1 ano e 2 meses de diabetes. Demorei porque não estava com saco de anotar tudo e fazer continhas. Porque num momento da minha vida eu fiz uma dieta que tinha que anotar tudo e odiei. Então eu não ia fazer. Ah, tem que fazer conta e regra de três e pesar comida… Deus me livre, não vou fazer isso não. Deve ser um porre. E é. Mas é esse porre que me tranquiliza. Que me dá segurança durante o dia. Eu sei o que aquilo que a Vivi comeu vai fazer no corpo dela. E essa segurança eu nunca tinha tido. E agora não fico sem. Se eu pretendo que minha filha use a bomba de insulina, por exemplo, que é o tratamento mais atual, eu preciso estar com a contagem de carboidratos na ponta dos dedos.
A contagem não significa comer o que quiser por saber o quanto de insulina vou precisar. Se fizermos isso, nosso filhos ficarão obesos e sem saúde. A contagem ajuda muito, mas a educação alimentar também. Tem que comer o que precisa. Tem que comer direito. Tem que balancear os nutrientes. Tem que fazer acompanhamento com a nutricionista. Algumas matérias sobre o assunto da SBD: Sociedade Brasileira de Diabetes
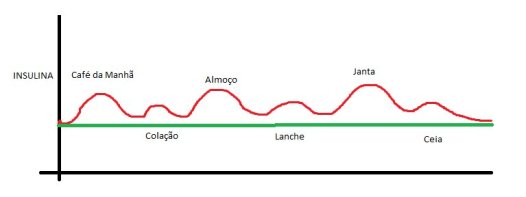
Uma das coisas que o médico me explicou inúmeras vezes (até eu aceitar) sobre as várias aplicações de insulina ao longo do dia foi o seguinte. O pâncreas de uma pessoa que não tem diabetes funciona da seguinte maneira: (fiz um gráfico, hein… não ficou lá essas coisas mas dá pra entender)
Bom… a linha verde é a insulina basal que o pâncreas produz. Ninguém, sem diabetes, tem ZERO de insulina no corpo. Sempre tem uma quantidade de insulina e de glucagon (oposto da insulina, glicose). Quando uma pessoa não diabética se alimenta, o pâncreas automaticamente libera um tanto de insulina pra aquela quantidade de comida que a pessoa ingeriu, isso é a linha vermelha. Então, no café da manhã, nós comemos e é liberado um tanto de insulina, assim como no almoço, jantar e entre as refeições, quando fazemos um lanche, o pâncreas libera um pouco de insulina também, sempre de acordo com a quantidade de comida.
O ideal no tratamento do diabetes seria reproduzir o processo normal de um pâncreas. Ao longo do dia, uma quantidade de insulina basal (verde) e mais quantidades de insulina nas refeições. É justamente por isso que a contagem de CHO é importante. É necessário que se façam varias aplicações pra simular o que acontece normalmente. É o que eu faço. Por isso muita gente estranha quando eu digo que às vezes ela toma 6 injeções. São elas: Duas de basal, de manhã e de noite eeeee… quando necessário, aplicação no café, almoço, lanche da tarde e jantar.
Essa conduta de várias aplicações diárias é também o recomendado pelaJoslin Diabetes Center que é a clínica TOP dos Estados Unidos, filiada a escola de medicina de Harvard. Esse esquema é também o que a bomba de insulina faz, ela é programada pra liberar uma quantidade de insulina basal ao longo do dia, por exemplo, 0,3U de inulina a cada hora ou duas horas, e toda vez que a pessoa come, ela insere a quantidade de CHO na bomba que libera a quantidade de insulina necessária.
Simples assim. Você pode adiar a contagem o quanto quiser. Espere o melhor momento pra você, pro seu filho, mas eu sinto que mais cedo ou mais tarde, você vai ter que se render a ela. De forma adequada, claro. Não pra poder simplesmente comer mais doces e fast food, ok?
Recomendações da “American Diabetes Association” (Sociedade Americana de Diabetes - ADA), quanto a realização de exercício físico, em 2010
Pacientes diabéticos devem receber recomendação para realizar pelo menos 150 min/semana de exercio físico aeróbico de moderada intensidade (ou seja, atingindo 50 a 70% da freqüência cardíaca máxima). Na ausência de contra-indicações, pacientes com Diabetes Mellitus tipo 2 (DM2) devem ser encorajados a realizar treinos de resistência, pelo menos 3 vezes por semana.
Porque estas recomendações ?
Tem sido mostrado em diferentes estudos, que o exercício regular melhora o controle glicêmico, diminui o fatores de risco cardiovasculares, contribui para perda ponderal e produz bem-estar. Além disso, o exercício regular pode prevenir a ocorrência de DM2 em indivíduos com alta predisposição
Tem sido mostrado em diferentes estudos, que o exercício regular melhora o controle glicêmico, diminui o fatores de risco cardiovasculares, contribui para perda ponderal e produz bem-estar. Além disso, o exercício regular pode prevenir a ocorrência de DM2 em indivíduos com alta predisposição
Intervenções bem estruturadas em pacientes com DM2, que duraram pelo menos 8 semanas, e que utilizaram exercício como principal ferramenta, mostraram diminuição da hemoglobina glicada em 0,66%, mesmo sem perda ponderal significativa. Por outro lado, intensidades mais altas de exercício tem sido associadas com quedas maiores da HbA1c e adesão a atividade fisica.
1. Freqüência e Tipo de Exercício
Para a população em geral, diretrizes do Departamento de Saúde e Serviços Humanos dos EUA, sugerem que após os 18 anos de idade os norte-americanos realizem, pelo menos: a) 150 min por semana de atividade física moderada; b) 75 min/sem de atividade física intensa ou ainda, 3) uma combinação equivalente das duas.
1. Freqüência e Tipo de Exercício
Para a população em geral, diretrizes do Departamento de Saúde e Serviços Humanos dos EUA, sugerem que após os 18 anos de idade os norte-americanos realizem, pelo menos: a) 150 min por semana de atividade física moderada; b) 75 min/sem de atividade física intensa ou ainda, 3) uma combinação equivalente das duas.
Adicionalmente, também é sugerido que adultos realizem atividades de musculação envolvendo os grupos musculares maiores em 2 ou mais dias por semana. Para adultos com mais de 65 anos de idade ou aqueles com deficiências físicas é recomendado que sigam as recomendações realizadas para os adultos em geral e, se não for possível realizá-las, o façam na máxima intensidade possível de modo a permanecer fisicamente ativos. Os estudos incluídos em uma meta-análise, apresentaram em média, 3,4 sessões/semana, com duração média de 49 nin por sessão. No “Diabetes Prevention Program”, no qual foram incluídos pacientes com pré-diabetes e que realizaram 150 min/sem de exercício de intensidade moderada, ocorreu um efeito benéfico sobre a glicemia. Sendo assim, parece razoável a “ADA”, recomendar que os pacientes com diabetes sigam as recomendações feitas para a população em geral.
Exercícios de resistência progressivos melhoram a sensilidade à insulina de homens idosos com DM2, com a mesma intensidade ou até com maior eficácia do que os exercícios aeróbicos. Ensaios clínicos tem mostrado evidências fortes de que os treinos de resistência em indivíduos idosos com diabetes diminuem a HbA1c e efeitos benéficos aditivos ocorrem combinando exercícios aeróbicos e de musculação em adultos com DM2 .
2. Avaliação do paciente antes de recomendar um programa de exercícios
Pacientes com múltiplos fatores de risco para doença arterial coronariana, assintomáticos, deveriam ser submetidos a testes que identificassem em que nível de atividade física tornam-se mais susceptíveis a apresentar complicações. Não existe, no entanto, consenso sobre como realizar um rastreamento efetivo e devido a isso, a “ADA” não recomenda o rastreamento de rotina. Um bom juízo clinico é recomendado para estes pacientes, de modo que aqueles com alto risco sejam encorajados a iniciar um aumento da atividade física por curtos períodos, atingindo exercício de atividade baixa (menor que 75% da atividade cardíaca máxima) e gradativamente aumentando a intensidade e a duração.
3. Exercício na presença de controle metabólico não otimizado
Para os pacientes com episódios freqüentes de hiperglicemia e cetóticos, os exercícios parecem piorar a hiperglicemia e a cetose, de modo que neles não é recomendada atividade física intensa.
Pacientes hiperglicêmicos, sem cetonúria, sentido-se bem, deverão ser encorajados a iniciar atividades físicas.
Em pacientes que recebem insulina ou secretagogos de insulina, por outro lado, a realização de exercícios físicos pode causar hipoglicemia se não for alterada a dose da medicação ou o consumo de carboidratos. Se a glicemia capilar pré-exercício for menor de 100 mg/dl nestes indivíduos, carboidratos adicionais devem ser ingeridos previamente ao exercício.
4. Exercício na presença de complicações do Diabetes
a, Retinopatia
Exercícios aeróbicos intensos ou de resistência são contra-indicados nos pacientes com retinopatia proliferativa ou retinopatia diabética grave, não proliferativa, devido a maior possibilidade neles, de hemorragia vítrea ou descolamento de retina.
b. Neuropatia periférica
Em publicações anteriores não era recomendada a realização de exercícios de impacto em pacientes com neuropatia periférica grave. No entanto, estudos tem mostrado que caminhadas de intensidade moderada não levam a aumento do risco de úlceras nos pés de indivíduos com neuropatia periférica. Todos pacientes com neuropatia periférica devem usar calçados apropriados e examinar seus pés diariamente, para detecção precoce de lesões.
c. Neuropatia Autonômica do Diabetes (NAD)
c. Neuropatia Autonômica do Diabetes (NAD)
A neuropatia autonômica aumenta o risco de lesões relacionadas ao exercício ou eventos adversos através de: 1) diminuição da resposta cardíaca ao exercício,
2) hipotensão postural
3) termo-regulação inadequada
4) comprometimento da visão noturna devido a falta de resposta pupilar no escuro
5) absorção inadequada de carboidratos decorrente da gastroparesia, predispondo a hipoglicemia.
A neuropatia autonômica do diabetes também é fortemente associada com a doença cardiovascular do diabetes. Pessoas com NAD devem ser submetidas a investigação cardíaca antes de iniciar atividade física mais intensa do que aquela com a qual estão acostumados.
d. Albuminuria e nefropatia
A atividade física pode agudamente aumentar a excreção urinária de proteínas. Contudo, não existem evidências de que atividade física intensa aumenta a taxa de progressão da doença renal diabética e devido a estes dados não existem restrições de exercício específicas para pacientes com diabetes e doença renal crônica.
Fonte: http://www.diabetes.org.br/colunistas-da-sbd/debates/1122-atualizacao-2010-novos-padroes-da-ada-para-a-pratica-clinica-em-diabetes
Fonte: http://www.diabetes.org.br/colunistas-da-sbd/debates/1122-atualizacao-2010-novos-padroes-da-ada-para-a-pratica-clinica-em-diabetes
Atualização 2010: novos padrões da ADA para a prática clínica em diabetes
Dr. Augusto Pimazoni Netto
Coordenador dos Grupos de Educação e Controle do Diabetes do
Hospital do Rim e Hipertensão da Universidade Federal de São Paulo – UNIFESP e do
Centro de Diabetes do Hospital Alemão Oswaldo Cruz.
A evolução do conhecimento médico torna indispensável a revisão periódica dos conceitos vigentes. No transcorrer de cada ano, as entidades nacionais e internacionais ligadas ao diabetes produzem farto material de atualização sobre a doença. A American Diabetes Association (ADA) publica, em janeiro de cada ano, uma revisão de suas recomendações sobre os padrões de cuidados médicos em diabetes. Nesta atualização, vamos abordar algumas das novas recomendações da ADA de maior impacto clínico, utilizando um formato didático e simplificado. Um maior detalhamento dos tópicos abordados neste artigo pode ser obtido através de consulta às referências bibliográficas mencionadas.
RESUMO DE ATUALIZAÇÃO SOBRE OS NOVOS PADRÕES DA ADA PARA A PRÁTICA CLÍNICA EM DIABETES
1. O teste de hemoglobina glicada (A1C) está agora indicado como um dos parâmetros para o diagnóstico do diabetes e de pré-diabetes.
- O diagnóstico de diabetes pode ser feito quando o nível de A1C for superior a 6,5%. Valores entre 5,7% e 6,4% são agora indicativos diagnósticos para pré-diabetes.
- Ficam mantidos os demais critérios diagnósticos baseados em testes de glicemia.
- Ficam mantidos os demais critérios diagnósticos baseados em testes de glicemia.
2. Metas glicêmicas para adultos.
- Fica mantida a meta de A1C ao redor de 7% para caracterização do bom controle glicêmico em pacientes com DM-1 ou DM-2.
- A meta mais rígida de A1C menor que 7% pode ser definida desde que não aumente o risco de hipoglicemia ou outras complicações do tratamento.
- A meta mais liberal de A1C maior que 7% pode ser adequada para pacientes com hipoglicemias severas, expectativa de vida limitada e complicações graves entre outras.
- A meta mais rígida de A1C menor que 7% pode ser definida desde que não aumente o risco de hipoglicemia ou outras complicações do tratamento.
- A meta mais liberal de A1C maior que 7% pode ser adequada para pacientes com hipoglicemias severas, expectativa de vida limitada e complicações graves entre outras.
3. Quando realizar testes de rastreio para diabetes tipo 2.
- Em indivíduos adultos assintomáticos: em qualquer idade, desde que apresentem sobrepeso ou obesidade, além de um ou mais fatores adicionais de risco para o diabetes.
- Em indivíduos sem fatores de risco: somente após os 45 anos de idade.
- Em mulheres que apresentarem diabetes gestacional: testes de rastreio para diabetes devem ser realizados entre 6 a 12 semanas após o parto.
- Em indivíduos sem fatores de risco: somente após os 45 anos de idade.
- Em mulheres que apresentarem diabetes gestacional: testes de rastreio para diabetes devem ser realizados entre 6 a 12 semanas após o parto.
4. Critérios para a prevenção do diabetes tipo 2.
- Pacientes com pré-diabetes (A1C entre 5,7% e 6,4%):programa de perda de 5% a 10% do peso corpóreo, associado a um programa de atividade física de pelo menos 150 minutos/semana de atividade moderada como, por exemplo, caminhar.
- O uso de metformina pode ser considerado em pacientes com maior risco de desenvolver diabetes.
- O uso de metformina pode ser considerado em pacientes com maior risco de desenvolver diabetes.
5. Indicações para a cirurgia bariátrica.
- Indicada para pacientes adultos com DM-2 e IMC>35 kg/m2, principalmente quando não houver controle adequado com modificação de estilo de vida e terapia farmacológica.
- Por enquanto, não há evidência suficiente para recomendar a cirurgia bariátrica em pacientes com IMC<35 kg/m2.
- Por enquanto, não há evidência suficiente para recomendar a cirurgia bariátrica em pacientes com IMC<35 kg/m2.
6. A importância dos programas de educação em diabetes.
- Portadores de diabetes devem receber um programa de educação e autogerenciamento da doença.
- Os programas de educação em diabetes devem incluir apoio psicossocial, uma vez que o bem estar emocional está associado a desfechos positivos.
- Portadores de diabetes devem receber um programa de educação e autogerenciamento da doença.
- Os programas de educação em diabetes devem incluir apoio psicossocial, uma vez que o bem estar emocional está associado a desfechos positivos.
7. Conduta na hipoglicemia.
- A administração de 15 g a 20 g de glicose é o tratamento preferido para indivíduos conscientes com hipoglicemia, embora qualquer forma de carboidrato contendo glicose pode ser usado.
- Se após 15 minutos persistir a hipoglicemia, a administração de glicose deve ser repetida.
- Após a normalização da glicemia, está indicada um refeição ou lanche para prevenir a recorrência.
- Glucagon deve ser prescrito para todos os indivíduos com risco significante de hipoglicemia severa.
- Indivíduos com hipoglicemia não percebida ou com um ou mais episódios de hipoglicemia grave devem ter suas metas glicêmicas aumentadas.
- A administração de 15 g a 20 g de glicose é o tratamento preferido para indivíduos conscientes com hipoglicemia, embora qualquer forma de carboidrato contendo glicose pode ser usado.
- Se após 15 minutos persistir a hipoglicemia, a administração de glicose deve ser repetida.
- Após a normalização da glicemia, está indicada um refeição ou lanche para prevenir a recorrência.
- Glucagon deve ser prescrito para todos os indivíduos com risco significante de hipoglicemia severa.
- Indivíduos com hipoglicemia não percebida ou com um ou mais episódios de hipoglicemia grave devem ter suas metas glicêmicas aumentadas.
8. O uso de ácido acetilsalicílico como agente antiplaquetário.
- Considerar o uso de ácido acetilsalicílico (75-162 mg/dia) como estratégia de prevenção primária em pacientes com DM-1 ou DM-2 com risco cardiovascular aumentado.
- Nesta categoria está incluída a maioria dos homens com mais de 50 anos e a maioria das mulheres com mais de 60 anos que apresentam pelo menos mais um fator adicional de risco.
- Não há evidência suficiente para essa indicação a pessoas abaixo das idades mencionadas e sem outros fatores significantes de risco.
- Considerar o uso de ácido acetilsalicílico (75-162 mg/dia) como estratégia de prevenção primária em pacientes com DM-1 ou DM-2 com risco cardiovascular aumentado.
- Nesta categoria está incluída a maioria dos homens com mais de 50 anos e a maioria das mulheres com mais de 60 anos que apresentam pelo menos mais um fator adicional de risco.
- Não há evidência suficiente para essa indicação a pessoas abaixo das idades mencionadas e sem outros fatores significantes de risco.
9. Diabetes no paciente hospitalizado.
- Todos os pacientes hospitalizados com diagnóstico de diabetes devem ser submetidos a um teste de A1C.
- Todos os pacientes hospitalizados com diabetes devem ser submetidos a monitorização da glicemia, com os resultados disponíveis a todos os membros da equipe de saúde.
- Metas de glicemia para pacientes clínicos:
- Todos os pacientes hospitalizados com diagnóstico de diabetes devem ser submetidos a um teste de A1C.
- Todos os pacientes hospitalizados com diabetes devem ser submetidos a monitorização da glicemia, com os resultados disponíveis a todos os membros da equipe de saúde.
- Metas de glicemia para pacientes clínicos:
-A terapia insulínica deve ser iniciada para o tratamento da hiperglicemia persistente a partir do nível de glicemia de 180 mg/dL.
-Após o início da terapia insulínica, a glicemia deve ser mantida numa faixa entre 140-180 mg/dL na maioria dos pacientes críticos.
- Esses pacientes requerem um protocolo eficaz e seguro de insulinoterapia intravenosa, capaz de atingir níveis desejáveis de glicemia sem aumentar o risco de hipoglicemia severa.
- Metas de glicemia para pacientes não críticos:
- Metas de glicemia para pacientes não críticos:
-Ainda não existe evidência clara para metas glicêmicas específicas nesses pacientes.
-Quando em tratamento insulínico, o nível de glicemia pré-prandial deve ser <140 mg/dL e <180 mg/dL para glicemias ao acaso.
-Metas mais rígidas podem ser recomendadas em pacientes estáveis com esquemas mais rígidos de controle glicêmico.
-Metas menos rígidas podem ser recomendadas na presença de comorbidades graves.
- Em pacientes não críticos, uma estratégia de insulinoterapia subcutânea com insulina basal, controle nutricional e doses de correção é o método preferido.
- Doses corretivas ou suplementares de insulina para controlar a hiperglicemia pré-prandial, em associação com esquemas de insulina basal e prandial é a abordagem recomendada.
- A monitorização da glicemia deve ser iniciada em todos os pacientes não diabéticos que necessitem de tratamento com alto risco de promover hiperglicemia como, por exemplo, a terapia com corticosteróides, a nutrição enteral ou parenteral e os imunossupressores. Nos casos de hiperglicemia documentada e persistente, esses pacientes devem ser tratados para as metas de controle glicêmico como se fossem portadores de diabetes.
- Pacientes com hiperglicemia intra-hospitalar que não tenham diagnóstico definitivo de diabetes devem ser acompanhados adequadamente após a alta hospitalar.
- Em pacientes não críticos, uma estratégia de insulinoterapia subcutânea com insulina basal, controle nutricional e doses de correção é o método preferido.
- Doses corretivas ou suplementares de insulina para controlar a hiperglicemia pré-prandial, em associação com esquemas de insulina basal e prandial é a abordagem recomendada.
- A monitorização da glicemia deve ser iniciada em todos os pacientes não diabéticos que necessitem de tratamento com alto risco de promover hiperglicemia como, por exemplo, a terapia com corticosteróides, a nutrição enteral ou parenteral e os imunossupressores. Nos casos de hiperglicemia documentada e persistente, esses pacientes devem ser tratados para as metas de controle glicêmico como se fossem portadores de diabetes.
- Pacientes com hiperglicemia intra-hospitalar que não tenham diagnóstico definitivo de diabetes devem ser acompanhados adequadamente após a alta hospitalar.
10. Realização de exames diagnósticos e testes de rastreio para complicações do diabetes e para doenças concomitantes.
- Pressão arterial: deve ser medida a cada consulta. Metas ideais para portadores de diabetes: PA sistólica <130 mmHg e pressão diastólica <80 mg/dL.
- Dislipidemia: o perfil lipídico deve ser medido pelo menos uma vez ao ano. Metas para adultos: colesterol LDL <100 mg/dL; colesterol HDL >50 mg/dL; triglicérides <150 mg/dL. A terapia com estatinas deve ser indicada para portadores de diabetes, independentemente dos níveis lipídicos basais.
- Nefropatia: pelo menos um testes anual para avaliar a excreção urinária de albumina em pacientes com DM-1 de duração superior a 5 anos. Testes anuais também estão indicados para pacientes com DM-2 desde o diagnóstico.
- Retinopatia: avaliação oftalmológica dentro de 5 anos após o diagnóstico em adultos e crianças com DM-1 há mais de 10 anos. Em pacientes com DM-2, essa avaliação deve ser feita imediatamente após o diagnóstico. Em ambos os casos (DM-1 e DM-2) as avaliações oftalmológicas devem ser repetidas anualmente.
- Cuidados com os pés: todos os portadores de diabetes devem realizar anualmente um exame abrangente dos pés para identificar fatores preditivos de risco de úlceras e amputações.
- Doença arterial coronariana: em pacientes diabéticos assintomáticos, avaliar os fatores de risco para estratificar os pacientes de acordo com o risco de ocorrência em 10 anos. Adotar as medidas terapêuticas necessárias.
IMPORTANTE Este artigo apresenta apenas um resumo didático do conteúdo do artigo original, onde o leitor poderá encontrar informações mais detalhadas e abrangendo outros temas não incluídos neste resumo didático. |
Referência Bibliográfica
American Diabetes Association. Standards of Medical Care in Diabetes – 2010.
Diabetes Care 33(Suppl 1):S11-S61, 2010.
Diabetes Care 33(Suppl 1):S11-S61, 2010.
FONTE: http://www.diabetes.org.br/colunistas-da-sbd/debates/1122-atualizacao-2010-novos-padroes-da-ada-para-a-pratica-clinica-em-diabetes
Assinar:
Postagens (Atom)